|
Halvdelen af alle kræftpatienter får på et tidspunkt under deres sygdom brug for strålebehandling. Og stråleterapi er også en vigtig del af behandlingen af hoved-halskræft, fordi man både kan helbrede kræften, mens vigtige organer bevares. I stedet for f.eks. at operere en kræftramt strube ud, kan man benytte strålebehandling, så patienten både kureres og bevarer stemmen. Mange års forskning har ført til den behandling, som patienterne får i Danmark og mange andre steder i verden, og som har ført til en markant bedre overlevelse. En af frontpersonerne i den udvikling er overlæge og professor Jens Overgaard, Aarhus Universitetshospital. - Da jeg startede som læge, kunne vi kurere 40 pct. af patienterne med hoved-halskræft. I dag er det over 80 pct. Det er sket ved, at vi giver patienterne piller mod hypoxi (lav ilt i kræftcellerne), tilføjer kemoterapi og skærer en uge af behandlingstiden, siger den 77-årige Jens Overgaard, der har været professor ved Aarhus Universitet siden 1992 og stadig forsker på fuld tid: - Samtidig er der sket det, at vi de senere år har fået flere patienter med hoved-halskræft, der skyldes infektion med virusset HPV, og de er lidt nemmere at behandle, tilføjer han. Læs om hoved-halskræft: Smørhullet DanmarkDet er den korte version. Forud for den strålebehandling, som hovedhalskræftpatienterne får, og som har været standardbehandling siden 2007, ligger mange års forskning og en anerkendelse af den særlige situation, vi har i Danmark og de øvrige skandinaviske lande, og som giver gode forudsætninger for kræftforskning og bedre behandling. - Skandinavien har i mange år været et smørhul for udvikling af strålebehandling. Vi er priviligerede og rige og har de største teknologiske investeringer pr. indbygger. Det betyder, at vi har virkelig godt udstyr. Og så har vi gode sundhedsregistre, herunder det danske cancerregister, som gør, at vi kan lave god forskning, siger Jens Overgaard. Han var i 1976 med til at etablere DAHANCA, en af de første såkaldte multidisciplinære cancergrupper, som er en gruppe af tværfaglige specialister inden for behandling af hoved-halskræft i Danmark. DAHANCA står i spidsen for forskning og udvikling af kliniske retningslinjer, som skal sørge for, at patienterne får den bedst mulige – og ensartede – behandling i hele landet.  Billedet herover: Jens Overgaard var med til at samle alle de specialister, der behandler patienter med hoved-halskræft, i DAHANCA-samarbejdet. Foto: Tomas Bertelsen Computerkraft og scanningerMen tilbage til teknologien, som selvsagt spiller en enorm rolle i strålebehandling. I 1960’erne blev indført såkaldt højvoltsstrålebehandling, som er kræftbehandling med røntgenstråler med høj energi, og hvor lægerne bedre kunne styre strålerne hen imod det mål, de ønskede at ramme. Næste skridt var computerteknologi og de billeddannende scanningsteknikker, som betød, at lægerne kunne lave scanninger af patienterne, så de tydeligt kunne se kræftens placering og patientens organer. - Vi har haft meget stor glæde af computerkraft, som gør, at vi kan styre teknologien. De billeddannende teknikker giver os tredimensionelle billeder, så vi kan se og ramme kræftknuden rigtigt. Begge dele har været helt afgørende for udviklingen af strålebehandlingen, siger Jens Overgaard. Sideløbende med at teknologien blev bedre, undersøgte forskerne kræftcellernes biologi og deres evne til at blive modstandsdygtige over for strålebehandlingen. For at strålerne skal virke optimalt, skal der være ilt til stede i vævet, fordi ilt er med til at fiksere den skade, som strålerne laver. Men kræftknuder er ofte hypoxiske. Det vil sige, de er iltfattige, og det kan gøre dem modstandsdygtige over for strålebehandling. Derfor ledte forskerne efter et stof med en iltlignende virkning, som kunne forbedre strålernes ødelæggelse af de hypoxiske celler. Svaret var stoffet nimorazol, som i dag gives til hoved-halskræftpatienterne inden strålebehandlingen. - Det virkede, og patienterne kunne tåle stoffet uden for mange bivirkninger, forklarer Jens Overgaard. 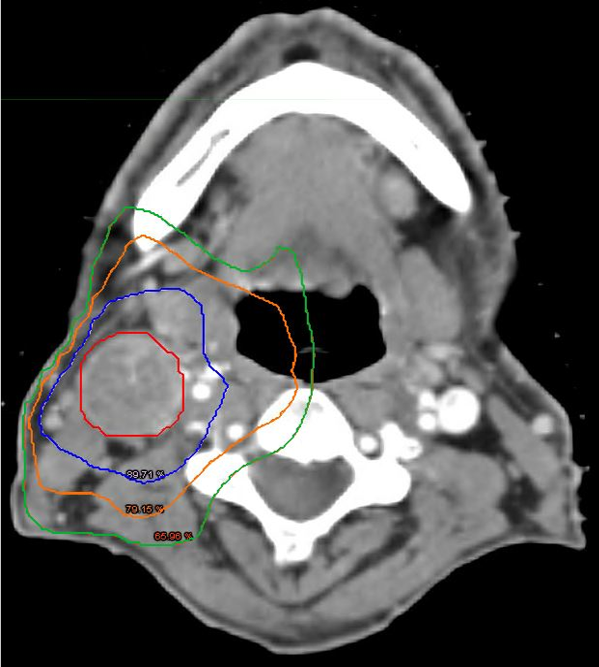 Billedet herover: Scanningsfoto af patient med kræft i halsen. Kræften er markeret med rødt. De øvrige farver markerer forskellige niveauer af stråledoser. Foto. Aarhus Universitetshospital |
Overlæge, professor Jens Overgaard
|
Accelereret strålebehandlingNæste skridt var såkaldt acceleret strålebehandling. Det handler om at give den samme mængde stråler på kortere tid, så patienterne får seks strålebehandlinger på en uge i stedet for fem. Det lyder måske som praktik, men det har også med cellebiologi at gøre, nærmere betegnet egenskaberne i det væv, vi har i munden, forklarer Jens Overgaard. Vævet i mundhule, svælg og et stykke ned i spiserøret kaldes pladecelle epitel. Hvis der opstår skader i det, vil det hurtigt prøve at reparere sig selv, og særligt i det nederste lag sidder der nogle hurtigtvoksende celler. Dette gælder også, hvis der sidder en kræftsvulst i epitelet. Når den rammes af stråler, vil den hurtigt begynde at reparere sig selv. Med andre ord: strålebehandlingen skal være hurtigere end kroppen selv, ellers risikerer man, at strålerne stimulerer kræften til at vokse i stedet for at slå den ihjel. - Vores svar på det var at prøve at lave vores kræftbehandling meget hurtig – at accelerere den, så vi kunne slå flere kræftceller ihjel. I stedet for kun fem strålebehandlinger på en uge, satte vi det op til seks. Metoden skulle selvfølgelig afbalanceres, så vi ikke laver mere skade på det raske væv, fortæller Jens Overgaard. Læs interview med Henrik, der fik strålebehandling mod hoved-halskræft: |
KemoterapiNu havde man altså et stof, nimorazol, der kunne gøre kræftcellerne mere modtagelige over for strålebehandling og acceleret strålebehandling, hvor man forkortede strålebehandlingstiden. Sidste element i behandlingen var tilføjelsen af kemoterapi, der også forbedrer strålebehandlingen og kan ramme kræftceller, der har spredt sig til andre steder i kroppen, for eksempel lymfeknuderne på halsen. - Det er de tre elementer i strålebehandlingen, som har været standard mod hoved-halskræft siden 2007. Det tog os over 20 år at finde frem til det gennem en række forskningsprojekter. Behandlingen har effektivt nedsat tilbagefald af kræft, og overlevelsen er steget, fortæller Jens Overgaard. BivirkningerMen så er der bivirkningerne. De akutte bivirkninger ved strålebehandling i mundhulen kan været meget voldsomme med smerter og forbrændinger. Mange må have sondemad undervejs i behandlingen, fordi de ikke kan få mad og drikke ned gennem svælget. Efter behandlingen er der mange patienter, der fortsætter med at døje med mundtørhed, fordi spytkirtlerne ofte tager skade af strålebehandlingen. Derfor handler meget forskning i stråleterapi om at finde den rette balance mellem at give stråler nok til, at kræftcellerne dør, og samtidig skåne det raske væv for at undgå bivirkninger og senfølger. - De sidste mange år har vores forskning især handlet om at reducere bivirkningerne efter strålebehandling. Vi skal ramme kræftcellerne, men undgå bivirkninger. Det er den balancegang, vi hele tiden forsøger at finde. Alt det forskning, vi laver i partikelterapi, handler jo om at undgå at ramme det raske væv, siger Jens Overgaard. Partikelterapi er en moderne form for strålebehandling, hvor man kan ramme kræften meget præcist og uden at ramme det raske væv. Danske patienter har kunnet få partikelterapi i Danmark siden 2019, da Dansk Center for Partikelterapi åbnede i en bygning på Aarhus Universitetshospital. 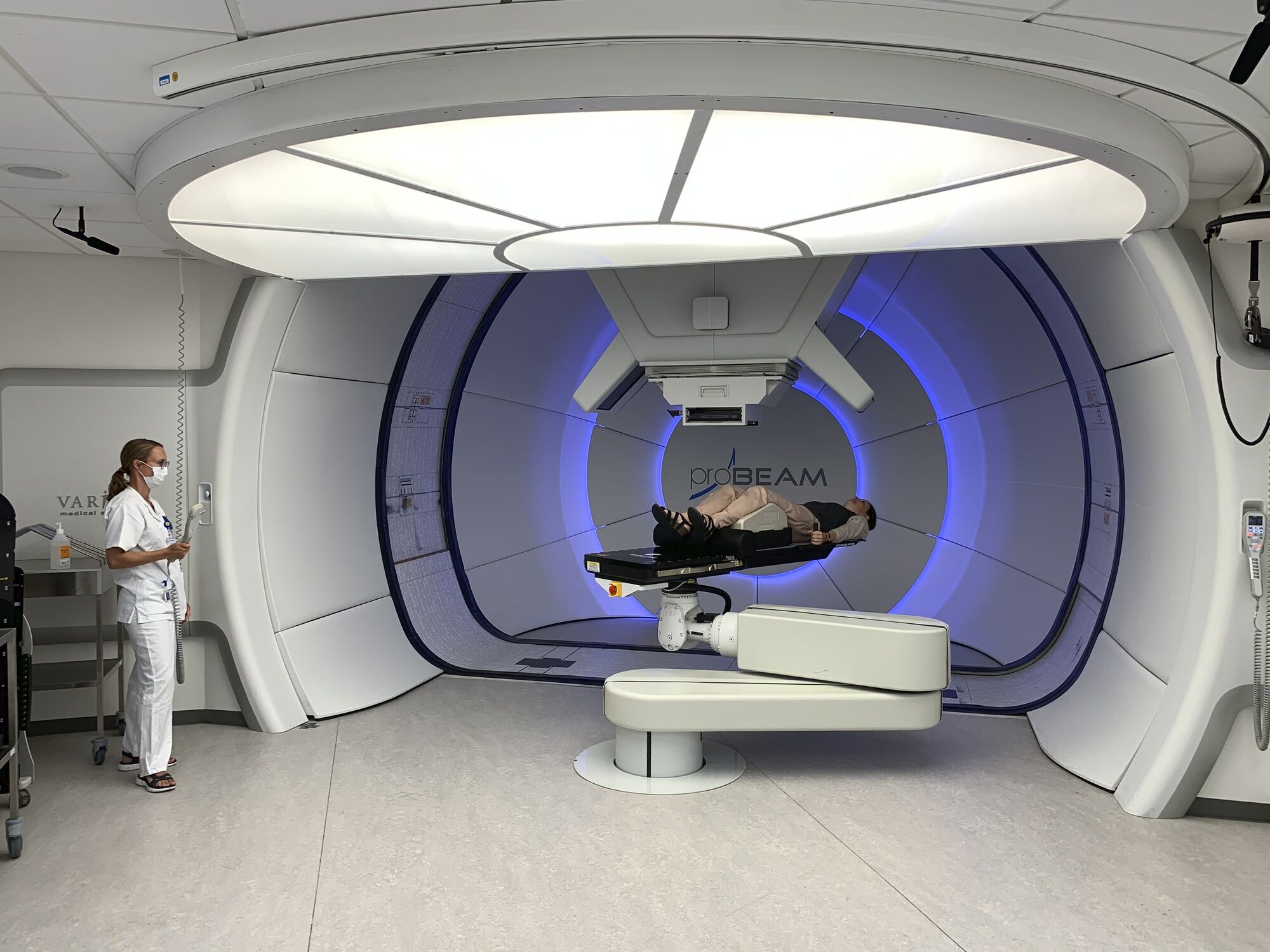 Billedet herover: I 2019 åbnede Dansk Center for Partikelterapi, som tilbyder kræftpatienter en særlig skånsom form for strålebehandling. Læs om partikelterapi:Flere patienter får adgang til strålebehandling med protoner |
|
Fokus tilbage på biologiIfølge Jens Overgaard er forskerne i øjeblikket i gang med at rette fokus tilbage på kræftcellernes biologi. - Mange nye projekter undersøger, om vi kan forbedre behandlingen ved at se på kræftsvulsternes egenskaber. Der er fokus på gener og personlig medicin, hvor vi undersøger, om forskellige patientgrupper skal have forskellig strålebehandling – eller om nogle patienter måske helt kan undgå strålebehandling. - De seneste år har immunterapien vundet indpas, og der er i stigende grad forskning, der undersøger, hvordan vi kan kombinere strålebehandling med immunterapi, siger han. HPV er en stigende årsag til kræftDe senere år har patientgruppen med hovedhalskræft ændret sig. Hoved-halskræft skyldes først og fremmest tobak, men et stigende antal patienter får hoved-halskræft på grund af virusset HPV, særligt kræft i mandlerne. Undersøgelser fra bl.a. DAHANCA viser, at HPV-relateret hoved-halskræft er den hurtigst voksende kræftform i Danmark. - Dels har vi en gruppe af ældre kræftpatienter, der måske også har andre sygdomme end kræft at slås med. Og så har vi en helt anden gruppe af yngre patienter, der har hovedhalskræft på grund af HPV. Hos disse to grupper af hoved-halskræftpatienter er der både forskel på det raske væv, men også på kræftcellerne, og hvordan de reagerer på strålebehandling. Mange kender til, at livmoderhalskræft kan skyldes virusset HPV. HPV-relateret kræft kan altså opstå forskellige steder i kroppen. Fælles for sygdommene er det væv, de opstår i. - HPV-relateret kræft opstår i en bestemt type væv, det såkaldte pladecelle epitel, som findes flere steder på kroppen. Man kan sige, at ’familieskabet er vigtigere end boligen’, når det gælder denne type kræft, og vores fokus er derfor ved at flytte sig fra kræftens placering i kroppen til kræftens molekylære egenskaber. Det er en udvikling, som HPV har været med til at skubbe til, og som får meget stor betydning for kræftbehandlingen i fremtiden, siger Jens Overgaard. Læs om HPV: |
|
|
|
Tekst: Marianne Vestergaard foo: Adobe Stock og Tomas Bertelsen |